{"id":"509333","toptitle":"","toptitle_color":"","title":"AI﹢麻醉学 从经验驱动到数据驱动","title_color":"","subtitle":"","subtitle_color":"","crtime":"2026-03-06 13:25:22","condition":"来源:健康报","thumb": ""}
□ 中山大学附属第三医院手术麻醉中心副主任医师 陈潮金
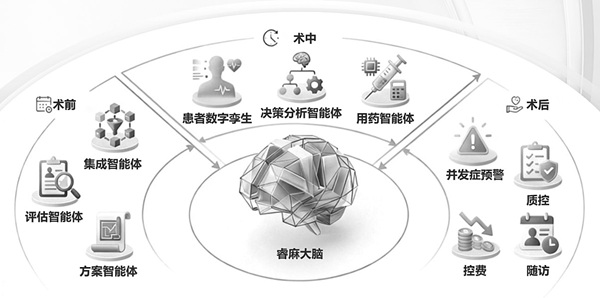
图为“睿麻助手”的多智能体架构图。
在医疗人工智能(AI)的浪潮中,影像诊断、药物研发等领域已率先成为焦点,而麻醉学——这门历来被视为高度依赖医生经验与即时判断的学科,正悄然成为AI落地的...
□ 中山大学附属第三医院手术麻醉中心副主任医师 陈潮金
在医疗人工智能(AI)的浪潮中,影像诊断、药物研发等领域已率先成为焦点,而麻醉学——这门历来被视为高度依赖医生经验与即时判断的学科,正悄然成为AI落地的又一重要阵地。麻醉并非简单的“让患者入睡”,它涉及复杂的生理监测、精准的药物调控与动态的风险平衡,贯穿术前、术中、术后全周期。正是在这种多维度、高时效、强个性化的临床需求下,AI的技术特性得以充分发挥,推动着麻醉学从经验驱动向数据驱动与智能辅助深度融合转型。
角色的转变是专业发展所需
传统观念中,麻醉医生的角色往往被简化为“术中监护”,但其实际工作涵盖复杂的生理药理管理、危急情况预警与处理,且高度依赖个体经验。当前,我国基层医院麻醉能力参差不齐,难以满足现实需求。如何将三甲医院的麻醉能力赋能给基层医院,让基层麻醉医生在面临复杂病例时,也能获得实时、精准的决策支持?这是我们必须破解的难题,也正是AI可以发挥价值的空间——通过对海量历史病例数据的学习,AI能够总结顶级专家的临床处置经验,提供更精准的风险预警与麻醉管理决策支持。
当前,在全球范围内,“AI﹢麻醉”正处于从技术研发向临床试点过渡的关键期。在多家国际医疗中心,AI已应用于麻醉深度监测、低血压预测等方面,部分系统已获监管批准进入临床辅助使用。国内虽起步稍晚但进展迅速,不少头部医院已开展自主研发与临床探索,尤其是在围手术期智能预警、麻醉机器人辅助管理等方面,已经涌现出特色应用。整体而言,该领域已跨越了概念验证阶段,正朝着标准化、系统化、与临床工作流深度融合的方向发展。
“非常准”“非常稳”的系统性突破
中山大学附属第三医院(以下简称“中山三院”)麻醉科较早启动了“AI﹢麻醉”的临床探索,并取得了标志性成果——“手术非常准”和“手术非常稳·睿麻助手”系统,这两个系统分别从手术流程管理和麻醉临床决策两个维度构建了智慧麻醉的完整解决方案。
“手术非常准”系统借鉴了航班追踪的设计理念,通过对医院手术流程进行精细化管理,实现了手术全节点的精准预测。该系统将“前序手术”类比“前序航班”,“预计手术开始时间”类比“预计航班起飞时间”,从患者进入预麻间到麻醉开始,再到手术结束后转回病房的每一个环节都清晰呈现。这不仅让患者家属能够实时了解手术进展,缓解焦虑情绪,还能帮助医护人员合理安排工作,保证手术的连续性和安全性。
“睿麻助手”作为国内首个投入临床使用的麻醉多智能体协作平台,代表着AI在麻醉核心业务领域的深度应用。该系统由21个专业智能体组成,包括集成、评估、监测、预警、决策、药物、质控、随访等智能体,形成了协同工作的智能生态系统。这种多智能体协作架构使系统能够模拟专家会诊流程,实现更精准、更可靠的风险识别与决策支持。初步应用显示,系统在提升医疗安全性和效率方面成效显著,可将术前评估时间从30分钟缩减至5分钟,大幅减少文书与重复访视工作。在术中,系统可通过虚拟人界面实现“风险预警—归因—决策”闭环,实时监测生命体征,异常即时弹窗提醒,自动关联术中用药与操作,辅助医生快速归因。
实现全流程智能化变革
基于“睿麻助手”和“手术非常准”系统,中山三院实现了AI对麻醉全流程的深度赋能,展现出多层次的应用价值。
一是术前智能评估与决策支持。“睿麻助手”在术前阶段展现出了卓越的数据整合与分析能力,能够自动整合患者病史、检查报告等多源数据,通过AI模型可视化展示麻醉风险。传统的术前评估高度依赖麻醉医生的个人经验,而AI系统能够基于海量历史病例数据,识别出人类医生难以直观发现的复杂风险模式,并结合患者个体情况与权威指南,生成个性化麻醉方案建议,为医生提供科学决策支持。这种智能评估不仅提高了评估的精准度,还将麻醉医生从繁重的文书工作中解放出来,使其能够更专注于临床决策。
二是术中动态监测与精准调控。在手术过程中,“睿麻助手”扮演着麻醉医生的“超级副驾驶”角色。系统通过虚拟人界面实现“风险预警—归因—决策”闭环,实时监测生命体征,不仅能够即时显示数值,还能分析其趋势、波动模式与相互关系。值得一提的是,该系统能够提前预测可能发生的危机事件,为医生争取宝贵的干预时间。在麻醉深度监测方面,系统能够集成心电、脑电等多维度监测数据,提供比单一指标更准确的镇静水平评估。这种多模态数据融合分析能力,使AI系统能够更全面地把握患者的生理状态,为精准调控麻醉深度提供现实依据。
三是术后康复管理与随访指导。当前,麻醉医生的职责已延伸至术后阶段,“睿麻助手”在这一环节也发挥了重要作用。系统可实现随访智能提醒与自动记录,根据手术类型与患者恢复情况,生成易懂的个性化康复指导,并同步推送至患者家属。系统还能够预测术后并发症风险,如急性肾损伤、深静脉血栓形成、肺栓塞和肺炎等,通过对相关风险的早期识别,系统能够提示医疗团队及时干预,从而改善患者预后,降低医疗风险。
信任、协作与生态构建
AI辅助决策究竟是否可靠?需要明确的是,目前AI在麻醉领域的定位是“辅助”而非“替代”,其核心价值在于增强医生能力,而非独立决策。AI的误判风险是真实存在的,主要源于数据偏差、算法局限或罕见情景。为此,中山三院建立了严格的临床验证机制与人机协同流程:所有AI建议均需经主治医生审核确认;系统设计强调可解释性,提供风险判断的依据与置信度;设立持续的性能监测与反馈闭环,对预警事件进行事后回溯分析,迭代优化算法。
而实现AI潜能的基础是高质量的数据支撑。医疗机构在推进数据标准化、结构化录入的同时,需积极探索隐私计算、联邦学习等新技术,在确保数据不出域、充分脱敏的前提下,实现多中心数据的价值共享与模型共训。这需要政策层面完善医疗数据确权、使用与安全的法规框架,也需要行业共建标准接口与协作平台,打破“数据孤岛”。
未来的“智慧麻醉科”或可想象为一个以数据为驱动、以AI为核心大脑、深度融合物联网与机器人技术的协同工作平台。术前,智能评估系统自动完成大部分准备工作;术中,在医生监督下,AI实现生命体征的自主闭环调节,机器人辅助完成精准穿刺与给药;术后,智能管理系统无缝衔接病房与康复机构。
虽然那些程式化、重复性的监测与记录任务可能会被自动化代替,但麻醉医生的核心价值——综合判断、应急处置、人文沟通以及与外科团队的动态协作是无法被取代的。未来的麻醉医生需要转型为“围手术期医学管理者”,其核心技能将更侧重于复杂病例的综合决策、多模态信息的整合解读、人机团队的高效指挥以及对患者全程的医学管理与关怀。业内同行应持开放协作心态,积极参与临床数据治理与AI研发;政策制定者需鼓励创新与规范监管并重,加快确立相关产品的审批路径与临床应用指南,共同推动中国在“AI﹢麻醉”这一前沿领域形成领先的临床实践与学科范式。

图为“睿麻助手”的多智能体架构图。
在医疗人工智能(AI)的浪潮中,影像诊断、药物研发等领域已率先成为焦点,而麻醉学——这门历来被视为高度依赖医生经验与即时判断的学科,正悄然成为AI落地的又一重要阵地。麻醉并非简单的“让患者入睡”,它涉及复杂的生理监测、精准的药物调控与动态的风险平衡,贯穿术前、术中、术后全周期。正是在这种多维度、高时效、强个性化的临床需求下,AI的技术特性得以充分发挥,推动着麻醉学从经验驱动向数据驱动与智能辅助深度融合转型。
角色的转变是专业发展所需
传统观念中,麻醉医生的角色往往被简化为“术中监护”,但其实际工作涵盖复杂的生理药理管理、危急情况预警与处理,且高度依赖个体经验。当前,我国基层医院麻醉能力参差不齐,难以满足现实需求。如何将三甲医院的麻醉能力赋能给基层医院,让基层麻醉医生在面临复杂病例时,也能获得实时、精准的决策支持?这是我们必须破解的难题,也正是AI可以发挥价值的空间——通过对海量历史病例数据的学习,AI能够总结顶级专家的临床处置经验,提供更精准的风险预警与麻醉管理决策支持。
当前,在全球范围内,“AI﹢麻醉”正处于从技术研发向临床试点过渡的关键期。在多家国际医疗中心,AI已应用于麻醉深度监测、低血压预测等方面,部分系统已获监管批准进入临床辅助使用。国内虽起步稍晚但进展迅速,不少头部医院已开展自主研发与临床探索,尤其是在围手术期智能预警、麻醉机器人辅助管理等方面,已经涌现出特色应用。整体而言,该领域已跨越了概念验证阶段,正朝着标准化、系统化、与临床工作流深度融合的方向发展。
“非常准”“非常稳”的系统性突破
中山大学附属第三医院(以下简称“中山三院”)麻醉科较早启动了“AI﹢麻醉”的临床探索,并取得了标志性成果——“手术非常准”和“手术非常稳·睿麻助手”系统,这两个系统分别从手术流程管理和麻醉临床决策两个维度构建了智慧麻醉的完整解决方案。
“手术非常准”系统借鉴了航班追踪的设计理念,通过对医院手术流程进行精细化管理,实现了手术全节点的精准预测。该系统将“前序手术”类比“前序航班”,“预计手术开始时间”类比“预计航班起飞时间”,从患者进入预麻间到麻醉开始,再到手术结束后转回病房的每一个环节都清晰呈现。这不仅让患者家属能够实时了解手术进展,缓解焦虑情绪,还能帮助医护人员合理安排工作,保证手术的连续性和安全性。
“睿麻助手”作为国内首个投入临床使用的麻醉多智能体协作平台,代表着AI在麻醉核心业务领域的深度应用。该系统由21个专业智能体组成,包括集成、评估、监测、预警、决策、药物、质控、随访等智能体,形成了协同工作的智能生态系统。这种多智能体协作架构使系统能够模拟专家会诊流程,实现更精准、更可靠的风险识别与决策支持。初步应用显示,系统在提升医疗安全性和效率方面成效显著,可将术前评估时间从30分钟缩减至5分钟,大幅减少文书与重复访视工作。在术中,系统可通过虚拟人界面实现“风险预警—归因—决策”闭环,实时监测生命体征,异常即时弹窗提醒,自动关联术中用药与操作,辅助医生快速归因。
实现全流程智能化变革
基于“睿麻助手”和“手术非常准”系统,中山三院实现了AI对麻醉全流程的深度赋能,展现出多层次的应用价值。
一是术前智能评估与决策支持。“睿麻助手”在术前阶段展现出了卓越的数据整合与分析能力,能够自动整合患者病史、检查报告等多源数据,通过AI模型可视化展示麻醉风险。传统的术前评估高度依赖麻醉医生的个人经验,而AI系统能够基于海量历史病例数据,识别出人类医生难以直观发现的复杂风险模式,并结合患者个体情况与权威指南,生成个性化麻醉方案建议,为医生提供科学决策支持。这种智能评估不仅提高了评估的精准度,还将麻醉医生从繁重的文书工作中解放出来,使其能够更专注于临床决策。
二是术中动态监测与精准调控。在手术过程中,“睿麻助手”扮演着麻醉医生的“超级副驾驶”角色。系统通过虚拟人界面实现“风险预警—归因—决策”闭环,实时监测生命体征,不仅能够即时显示数值,还能分析其趋势、波动模式与相互关系。值得一提的是,该系统能够提前预测可能发生的危机事件,为医生争取宝贵的干预时间。在麻醉深度监测方面,系统能够集成心电、脑电等多维度监测数据,提供比单一指标更准确的镇静水平评估。这种多模态数据融合分析能力,使AI系统能够更全面地把握患者的生理状态,为精准调控麻醉深度提供现实依据。
三是术后康复管理与随访指导。当前,麻醉医生的职责已延伸至术后阶段,“睿麻助手”在这一环节也发挥了重要作用。系统可实现随访智能提醒与自动记录,根据手术类型与患者恢复情况,生成易懂的个性化康复指导,并同步推送至患者家属。系统还能够预测术后并发症风险,如急性肾损伤、深静脉血栓形成、肺栓塞和肺炎等,通过对相关风险的早期识别,系统能够提示医疗团队及时干预,从而改善患者预后,降低医疗风险。
信任、协作与生态构建
AI辅助决策究竟是否可靠?需要明确的是,目前AI在麻醉领域的定位是“辅助”而非“替代”,其核心价值在于增强医生能力,而非独立决策。AI的误判风险是真实存在的,主要源于数据偏差、算法局限或罕见情景。为此,中山三院建立了严格的临床验证机制与人机协同流程:所有AI建议均需经主治医生审核确认;系统设计强调可解释性,提供风险判断的依据与置信度;设立持续的性能监测与反馈闭环,对预警事件进行事后回溯分析,迭代优化算法。
而实现AI潜能的基础是高质量的数据支撑。医疗机构在推进数据标准化、结构化录入的同时,需积极探索隐私计算、联邦学习等新技术,在确保数据不出域、充分脱敏的前提下,实现多中心数据的价值共享与模型共训。这需要政策层面完善医疗数据确权、使用与安全的法规框架,也需要行业共建标准接口与协作平台,打破“数据孤岛”。
未来的“智慧麻醉科”或可想象为一个以数据为驱动、以AI为核心大脑、深度融合物联网与机器人技术的协同工作平台。术前,智能评估系统自动完成大部分准备工作;术中,在医生监督下,AI实现生命体征的自主闭环调节,机器人辅助完成精准穿刺与给药;术后,智能管理系统无缝衔接病房与康复机构。
虽然那些程式化、重复性的监测与记录任务可能会被自动化代替,但麻醉医生的核心价值——综合判断、应急处置、人文沟通以及与外科团队的动态协作是无法被取代的。未来的麻醉医生需要转型为“围手术期医学管理者”,其核心技能将更侧重于复杂病例的综合决策、多模态信息的整合解读、人机团队的高效指挥以及对患者全程的医学管理与关怀。业内同行应持开放协作心态,积极参与临床数据治理与AI研发;政策制定者需鼓励创新与规范监管并重,加快确立相关产品的审批路径与临床应用指南,共同推动中国在“AI﹢麻醉”这一前沿领域形成领先的临床实践与学科范式。
(图片由医院提供)