武汉大学医院管理研究所常务副所长、研究员 林丽开 研究员 冯佳佳 于尚玥
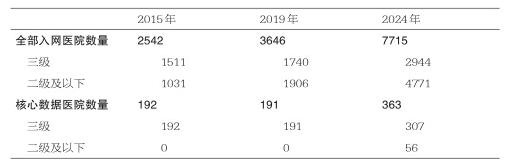
表1 2015年、2019年和2024年全国抗菌药物临床应用监测网入网医院数量变化
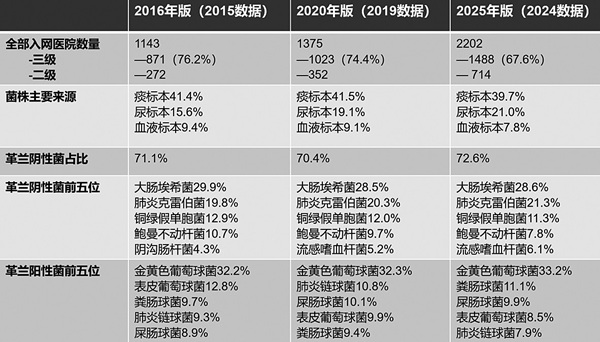
表2 近十年全国细菌耐药监测网入网医院、标本来源和检出菌株对比
两版行动计划体现战略升级
世界卫生组织(WHO)将抗微生物药物耐药性(AMR)列为全球十大公共卫生威胁之一。
2015年第68届世界卫生大会通过《抗微生物药物耐药性全球行动计划》,呼吁所有成员国制订本国行动计划,以应对日益严峻的微生物耐药问题。我国政府积极响应,在总结国内抗菌药物临床应用专项整治活动经验的基础上,于2016年由国家卫生计生委等14部门联合制定了《遏制细菌耐药国家行动计划(2016—2020年)》,成为全球最早发布和实施此类行动计划的国家之一。该行动计划标志着中国正式将微生物耐药治理纳入国家战略层面,展现了我国政府履行国际承诺、保障人民健康的坚定决心。
2020年至2021年,我国以循证政策制定为方法论,对前期工作开展广泛调查和科学评估,研究新形势下的治理策略和工作重点,制定了《遏制微生物耐药国家行动计划(2022—2025年)》。新版行动计划于2022年10月由国家卫生健康委联合农业农村部、生态环境部、教育部、科技部等13个部门发布。
新版行动计划将“细菌耐药”的范畴扩展为“微生物耐药”,体现了对耐药问题更全面、更深入的认识。治理路径从初始以药品为中心的全生命周期管理拓展到以人为本的健康一体化管理,明确指出AMR控制工作应坚持“预防为主、防治结合、综合施策”。
新版行动计划的多项措施都着眼于预防感染的发生,如加强医疗机构内感染预防与控制,加强水、环境卫生与个人卫生,加强抗微生物药物环境污染防治,加强感染病疫苗接种工作等。这些措施有助于减少抗微生物药物使用需求,从源头上降低了微生物耐药的选择压力。
行政与专业携手促规范管理
历经抗菌药物临床应用专项整治活动和抗菌药物科学化管理体系推进,我国已基本建立了抗微生物药物临床规范应用的长效化、专业化管理机制,逐步从指标管理向内涵管理转变。
在国家层面,国家卫生健康委不断完善相关法规与制度体系、临床技术规范与指南体系、监测评估体系,推出了《抗菌药物临床应用管理办法》《处方管理办法》《抗菌药物临床应用指导原则》《国家抗微生物治疗指南》,制定了系列微生物检验和医院感染控制的行业标准,为行动计划的落实提供了科学的技术支撑;组织建立了全国性的覆盖抗菌药物临床应用、细菌耐药、真菌病和医院感染的监测体系,为耐药性防控策略的制定与调整提供了持续稳定的数据来源和决策基础。
在行业层面,学协会及其他学术组织持续开展专业人员能力培训,提升微生物检验、抗菌药物合理使用和医院感染防控等能力和水平。
在医院层面,二级以上医疗机构建立了抗菌药物管理工作组,以多学科协作的形式落实抗菌药物管理的各项工作要求,改善抗菌药物使用和耐药控制指标,保障医疗质量和安全。
全国抗菌药物临床应用监测网的入网医院数量由2015年的2542所增至2024年的7715所,其中二级及以下医院的入网数量增长了近4倍,体现了抗菌药物临床应用管理的广度逐渐扩大(见表1)。数据显示,核心医院住院患者的抗菌药物使用率从2015年的39.1%下降至2024年的32.5%,门诊患者抗菌药物使用率从2015年的9.4%下降到2024年的7.5%。这些数据趋势表明,抗菌药物临床应用行为得到有效规范。
全国细菌耐药监测网纳入统计的入网医院数量由2015年的1143所增至2024年的2202所,其中三级医院增加617所、二级医院增加442所。我国临床菌株来源以痰标本为主,尿标本和血液标本其次;七成以上菌株为革兰阴性菌,其中大肠埃希菌、肺炎克雷伯菌、铜绿假单胞菌、鲍曼不动杆菌位居前列(见表2)。数据显示,临床常见耐药细菌的检出率多数呈现下降或稳定的趋势,与同期实施的遏制细菌耐药综合治理措施相呼应,细菌耐药形势总体平稳向好;然而,碳青霉烯类耐药肺炎克雷伯菌的检出率呈现缓慢上升趋势,万古霉素耐药屎肠球菌检出率近年来显著上升。耐药细菌的检出率存在时间及地域性的差异,碳青霉烯类耐药肺炎克雷伯菌及鲍曼不动杆菌在某些地区、某些特定病区及某些人群中较高的检出率以及较快的增长应引起重视,需进一步加强抗菌药物合理应用的管理和耐药菌医院感染控制工作,以遏制其流行扩散。
全国真菌病监测网数据显示,白念珠菌、近平滑念珠菌、热带念珠菌的耐药性问题应得到持续关注。
全国医疗机构感染监测网调查显示,监测单位医院感染现患率从2016年的2.3%下降到2024年的1.3%。
数据趋势表明,十年的行动计划成效显著,医疗机构临床使用抗菌药物的行为模式得到优化,我国抗菌药物临床应用管理进入巩固基础、强化内涵的新阶段。
抗微生物药物研发水平持续提升
我国在各项国家科技计划中,始终坚持在微生物耐药机制、新型抗微生物药物研发、耐药菌疫苗开发、技术改造及平台建设等方面进行部署。
过去几年,我国已成功研制并上市的感染性疾病治疗药物涵盖抗细菌药物(可利霉素、康替唑胺)、抗真菌药物(注射用两性霉素B胆固醇硫酸酯复合物)、广谱抗菌药物(奥特康唑)等。同时,我国在临床前研究、临床研究方面取得较好进展,彰显了抗微生物药物研发水平的稳步提升。
2025年6月3日,由北京协和医院起草,国家药监局主管的国家标准计划《抗微生物药物敏感性试验抗菌药物折点研究技术规范第1部分:抗菌药物临床折点的制定方法》发布,标志着我国初步建立了基于中国人群的抗菌药物(主要包括抗细菌药物和抗真菌药物)临床折点标准体系,提高了药敏试验结果的准确性和临床适用性。
今年起,我国在AMR相关科技专项安排方面发生重大变化。国家卫生健康委科教司发布的“新发突发与重大传染病防控国家科技重大专项”项目申报指南中,竞争项目和定向委托项目分别拟安排中央财政经费约23.18亿元和6.57亿元。这强调了科技创新在解决新发突发和重大传染病诊防治难题与遏制微生物耐药方面的支撑作用。
强化综合治理
近十年来,农业农村部始终加力推进兽用抗微生物药物综合治理,严格兽药审批准入监管,推进兽药研发生产经营企业的兽用抗微生物药物质量监管,建立兽药二维码追溯监管系统,切实加强动物源细菌耐药性监测和兽药残留监控。
生态环境部开展了一系列有效举措。比如,不断加强对生活污水、医疗废水与废物、制药企业生产废水、养殖业和食品生产废水等的规范化处理工作,发布了系列防治技术规范和污染物排放标准;严格落实制药行业建设项目环境影响评价管理,强化抗微生物污染排放管控。
自2016年起,我国连续十年在国家卫生健康委的指导下,与WHO同步举办“提高抗微生物药物认识周”活动,切实提高全社会对微生物耐药问题的认识,推动公众树立合理用药意识与养成良好卫生习惯,为遏制微生物耐药奠定长期的社会基础。
近十年来,我国在联合国大会、世界卫生大会及G20峰会等多个高级别国际会议上主动分享遏制微生物耐药领域的实践与经验,倡导并实践“同一健康(OneHealth)”理念,对国际倡议予以积极响应。目前,我国已启动加入WHO全球抗微生物药物耐药性和使用监测系统的技术评估工作,以期为全球治理贡献中国智慧与中国方案。
应对挑战的发力方向
回顾两版行动计划的演进历程,我国在应对微生物耐药领域走过了从起步探索到系统推进的不平凡道路。十年来,我国遏制微生物耐药工作呈现出三个显著转变:一是从单纯的医疗领域管理向人类、动物、环境多领域综合治理转变;二是从行政指标控制向专业技术能力建设转变;三是从国内独立应对向全球协同治理转变。为确保AMR预防和控制措施的可持续性实施,我国未来需在以下几个方面发力。
首先是进一步完善应对微生物耐药的国家治理体系,将抗微生物药物管理全面纳入公共卫生应急体系建设,完善医保支付与抗菌药物合理使用的协同政策,动态调整医疗机构的抗微生物药物供应目录。
其次是持续完善遏制微生物耐药监测评价体系,在全国抗菌药物临床应用监测网、全国细菌耐药监测网、全国医疗机构感染监测网、全国真菌病监测网的基础上,建立健全微生物耐药跨领域的风险监测、评估和预警制度,持续强化抗微生物药物在人类、环境、动物等领域的生产经营监管,提升专业人员耐药防控能力、检验与监测能力。
最后是加快促进抗微生物药物研发和产业发展,以临床急需和重大需求为指引,引导产业加大前沿技术、数智技术布局,推动协同攻关和成果转化,提升创新发展水平。